| Главная » Статьи » Мысли вслух, обзоры и пр. ... |
|
©2019 Яковлев Я.Я. Сначала хотел сделать статью с цифрами, обзором литературы и пр. Но решил оставить только немного теории и сам алгоритм действий. Немного теории. «Мало молока» – одна из частых жалоб в период грудного вскармливания. По нашим и литературным данным как минимум у каждой второй кормящей женщины возникает вопрос о нехватке молока. Чаще всего это происходит в первые 3 месяца лактации. При этом большинство считает, что именно из-за нехватки молока ребенок голодает, но при этом для оценки достаточности лактации используется огромное разнообразие признаков, которые в большинстве своем только мешают реально оценить ситуацию. Основная цель кормления ребенка – обеспечить его потребности в энергии и различных веществах. При кормлении исключительно грудным молоком в обычных условиях женщине необходимо вырабатывать и выделять столько молока, сколько ребенку требуется для нормального роста и развития. Поэтому в норме количество вырабатываемого матерью грудного молока примерно соответствует потребностям ребенка на исключительно грудном вскармливании. Фактически потребности ребенка обеспечивают выработку молока у матери, а выработка молока у матери способствует удовлетворению потребностей ребенка. Большая часть женщин, которые зачали, выносили и родили ребенка, могут кормить грудью. К сожалению, существует множество факторов, которые мешают осуществить это. Доля женщин, которые в принципе не могут кормить грудью, очень низкая (в литературе встречаются значение 2-4%). Как правило, у этих женщин отмечаются какие-либо отклонения в здоровье – аномалии молочных желез, эндокринные и другие заболевания. Речь не идет о тех случаях, когда есть противопоказания к грудному вскармливанию со стороны ребенка или матери. Зачастую кормящие мамы начинают думать («мне кажется», «я думаю», «ребенок просит», «явно не хватает», «молоко не сцеживается» и пр.), что у них мало вырабатывается молока. При этом они часто забывают оценить – а хватает ли этого молока их ребенку? Поэтому при подозрении на нехватку молока прежде всего необходимо думать не о количестве выработанного молока, а о том, хватает ли его ребенку. К примеру, одному ребенку нужно 700 мл молока в сутки, второму ребенку этого же возраста может хватать и 600 мл, а третьему требуется 800 мл. При этом все эти три ребенка будут здоровыми и хорошо развитыми. Такие различия объясняются достаточно просто. У всех детей различный обмен веществ. У всех кормящих матерей различный состав молока. Калорийность женского молока может быть 600 ккал/л, а может быть и 800 ккал/л; белка может быть 8 г/л, но может быть и 15 г/л. Природой заложены индивидуальные состав молока и потребности ребенка, которые являются уникальными для каждой пары мать-ребенок. Именно поэтому «важно думать не о том, сколько молока может вырабатывать мать, а о том, сколько молока получает ребенок» (ВОЗ). Оценка лактации. До того, как решать какую-либо проблему, нужно сначала понять – а есть ли она вообще? Действительно ли ребенку не хватает питания из-за нехватки молока? Действительно ли вообще ребенку не хватает питания? Действительно ли «он кричит из-за голода»? Существуют достоверные (надежные) и вероятные признаки того, что ребенок не получает достаточно грудного молока (ВОЗ). Еще раз подчеркну – необходимо понят не то, сколько молока выделяется, а достаточно ли ребенок его получает. Вероятные (чаще их хочется назвать «сомнительными») признаки – это те, которые могут быть проявлением недостаточного питания, а могут вообще быть не связанными с едой (так чаще и бывает). Таких признаков очень много…можно сказать «бесконечно много». Ведь фантазия не имеет границ – так женщины в нашем опросе назвали около 40 различных вероятных «признаков» нехватки молока, из которых наиболее распространенными были плач, беспокойство и нарушения сна (собственные данные). ВОЗ в своих руководствах упоминает следующие вероятные признаки недостаточного поступления грудного молока ребенку (ОНИ НЕ ЯВЛЯЮТСЯ ОБЪЕКТИВНЫМИ!): К достоверным (надежным, объективным) признакам оценки достаточности лактации у ребенка на исключительно грудном вскармливании относятся всего два – прибавки в массе тела и количество мочи (для оценки используется частота мочеиспусканий). Эти признаки напрямую зависят от количества, полученного ребенком грудного молока. Будет ребенок на исключительно грудном вскармливании достаточно получать грудного молока – будет достаточно прибавлять. Будет получать мало – прибавки будут низкими. Питаясь воздухом, ребенок не будет никогда прибавлять. Всё. Не нужно ничего придумывать. Количество выделяемой мочи в основном связано с количеством поступающей ребенку воды. В грудном молоке содержание воды достигает 88-90%. Вполне понятно, что поступление такого количества воды с грудным молоком будет влиять на количество выводимой мочи. Больше молока=воды – больше мочи. Меньше молока=воды – меньше мочи. Для оценки этого показателя достаточно просто подсчитать количество мокрых пеленок за сутки. Таким образом, для оценки достаточности лактации следует использовать только объективные признаки, поскольку вероятные признаки в большинстве случаев не связаны вообще с проблемами питания ребенка. При этом прибавка массы является основополагающим критерием. Поэтому оценка частоты мочеиспусканий дает полезную информацию, но однозначно о достаточности питания ребенка может сказать только прибавка в массе.
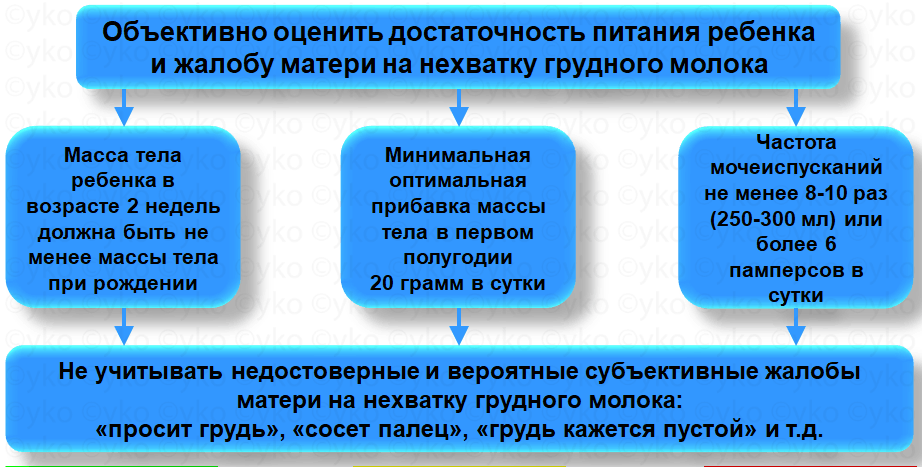
ВОЗ предлагает следующие достоверные признаки того, что ребенок первого полугодия жизни может получать недостаточно молока: 1. Плохая прибавка в весе – менее 500 г в месяц, в возрасте 2 недель жизни ребенок должен весить не меньше, чем при рождении. Фактические по этим данным прибавка 500 г в месяц является минимально допустимой ежемесячной прибавкой для здорового ребенка в первом полугодии. В своей практике я ориентируюсь также на значение минимальных допустимых прибавок равное 20 г/сутки или 600 г/месяц (Wambach K., Riordan J. и др.). С учетом рекомендаций ВОЗ обычно мамам рекомендую, чтобы их ребенок в первом полугодии прибавлял в массе ежемесячно как минимум 500-600 г. Если ребенок на исключительно грудном вскармливании прибавит 800 г – хорошо, прибавит 1000 г – хорошо, прибавит 1,5 кг – тоже хорошо…но и 500-600 г – хорошо. А вот большие (1 кг и более) прибавки у детей на искусственном вскармливании могут говорить об избыточном питании. Чем радикально отличается прибавка 1,5 кг на грудном молоке от такой же прибавки на искусственном питании? Принципиальное отличие заключается в абсолютном разном обмене веществ у этих детей и абсолютно разном белке в грудном молоке и смесях. По этому поводу можно посмотреть литературу по теме «пищевое программирование», «питание в первые 1000 дней жизни» и т.п.
Лучше оценивать прибавку массы тела один раз в несколько дней – эти данные будут точнее, так как ребенок прибавляет неравномерно. Если взвешивать каждый день, то всё равно необходимо смотреть динамику в течение нескольких дней. Взвешивать ребенка необходимо на одних и тех же весах, в одно и то же время, лучше полностью без одежды. Оценка прибавок является одним из простых и надежных методов оценки достаточности питания ребенка. В свою очередь, если ребенок находится на исключительно грудном вскармливании, адекватные прибавки говорят о достаточной лактации. Подчеркиваю – смотрим не то, сколько женщина может выработать молока, а достаточно ли ребенок получает этого молока = достаточно прибавляет. Вторым объективным признаком достаточного поступления грудного молока является оценка частоты мочеиспусканий. Оценка частота мочеиспусканий есть подсчет количества мокрых пеленок – тот самый «тест на мокрые пеленки». Поэтому во время оценки памперс, конечно, нужно снять. Хотя прибавка в массе является более точной (поскольку на частоту и объем мочеиспусканий влияют многие факторы), но «тест на мокрые пеленки» можно использовать, если нет под рукой весов. ВОЗ указывает нижнюю границу нормы 6 мочеиспусканий в день, как вариант «обычной частоты» – 6-8 раз. Я в своей практике предлагаю мамам использовать несколько больший минимум мочеиспусканий для контроля – не меньше 8-10 раз в сутки (то есть, чуть с запасом). Я не вижу никакого смысла определения достаточности лактации по оценке объема выделенной мочи. Для этого необходимы весы, на которых лучше взвешивать ребенка (более точный критерий оценки питания), а не мокрые памперсы/подгузники. Плюс – процент выделенной мочи от объема полученного грудного молока у детей различный. На это влияют много внешних и внутренних факторов. Более того – если маме предлагают оценивать объем мочи без оценки полученной жидкости или перерасчета на килограмм веса за единицу времени (за час, минуту, сутки), то вся эта манипуляция напоминает «танцы с бубном». Получается, чтобы оценить объем мочи, нужно считать объем молока, то есть проводить те самые контрольные вскармливания в течение суток. Потом это всё считать. В итоге, напрямую сказать, что два ребенка с количеством мочи 300 мл за сутки получают одинаковый объем молока будет ошибочно – у них могут быть разные потери, у их мам разный состав грудного молока...фактически дети находятся в разных условиях, несмотря на одинаковое количество мочи. Оценивать у одного ребенка в динамике нарастание/уменьшение количества мочи? Идея хорошая, но опять же – условия образования мочи даже у одного ребенка меняются. Но главное – так ведь проще его каждый день взвешивать, чтобы понять, достаточно ли ребенок получает еды. Есть достаточные прибавки – питания достаточно. Дали докорм и ребенок начал хорошо прибавлять – получает достаточный объем питания.
Алгоритм действий для детей на исключительно грудном вскармливании при подозрении на нехватку молока.
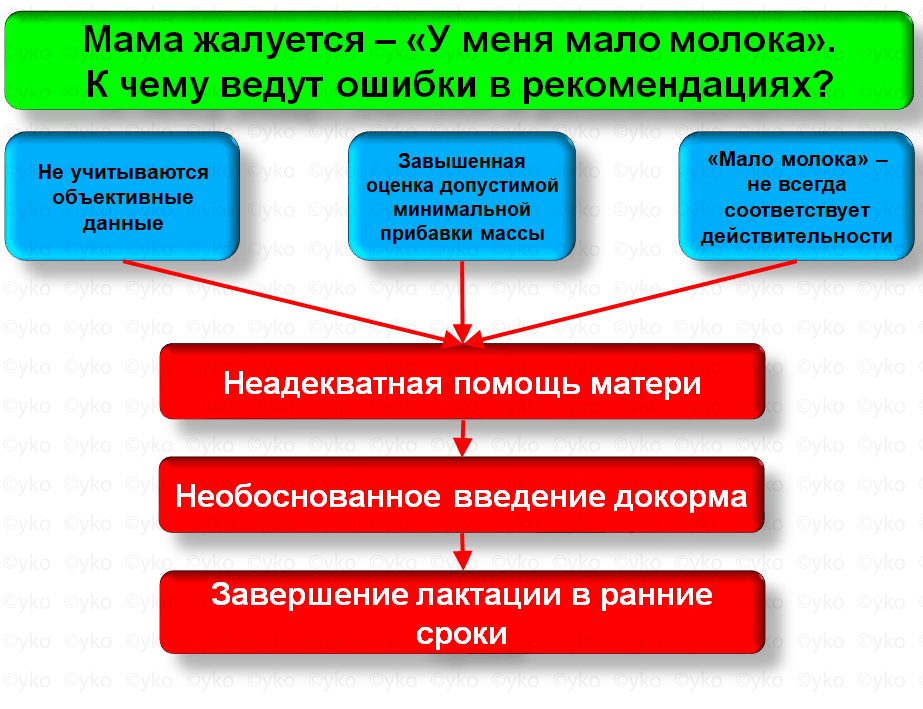
ШАГ 1. Объективная оценка лактации Действия Не все здоровые дети на исключительно грудном вскармливании должны прибавлять по средним значениям – важно, чтобы прибавка была не ниже допустимой минимальной. ОШИБКИ НА ШАГе 1 – оценка достаточности питания по разовому «контрольному взвешиванию» («контрольному вскармливанию») – ребенок на грудном вскармливании высасывает в каждое кормление в течение суток различный объем; невозможно сделать вывод о суточном объеме молока по одному кормлению; даже если оценить объем всех кормлений, выводы чаще будут ошибочными, поскольку у данной конкретной женщины в рутинной практике не известен состав её молока (его калорийность, количество веществ) – оценка достаточности лактации по объему сцеженного молока – количество молока, которое мама может сцедить, не имеет никакого отношения к оценке лактации; ткани молочной железы у одних женщин могут «отдавать» много молока, у других мало; одни женщины умеют сцеживать, у других это получается плохо – введение в рацион кормящей мамы высокоаллергенных продуктов в качестве якобы традиционных стимуляторов лактации – любимые всеми орехи, мед, шоколад, сгущенное молоко и пр. не имеют никакого отношения к повышению лактации, так как питание женщины после рождения не влияет на объем вырабатываемого молока; продукты из «большой восьмерки» аллергенов будут способствовать появлению аллергических реакций у ребенка, но никак не повлияют на объем молока – использование различных «лактогонные средства» с недоказанной эффективностью в качестве панацеи – апилак, никотиновая кислота, травы, лактогон, млекоин, лактационные чаи и т.п. не имеют доказанной эффективности; если применять эти средства и не делать больше ничего, лактация не увеличится (про средства от шаманов у меня вот здесь) [я так подозреваю, найдутся те, кто закидает меня тапками по этой позиции. Ответ будет простой – я готов к дискуссии, но для начала по каждому лактогонному средству хотелось бы услышать, прочитать, увидеть хотя бы а)механизм действия и б)точку приложения конкретного вещества в процессе образования молока. Мнения из песочницы интереса не представляют :) ] – использование монотерапии метоклопрамидом и домперидоном – данные препараты не работают по принципу «дал и забыл»; если эти препараты пить, но не делать ничего другого, эффекта не будет; так же нужно помнить, что назначение этих препаратов на стимуляцию лактации является использованием лекарства вне инструкции [Исходя из физиологии лактации, возможно, что эти препараты действительно положительно влияют на лактацию в первые недели кормления, особенно у мам с недоношенными детьми. Но использование их в более старшем возрасте сомнительно, хотя никто не исключает психологический эффект]
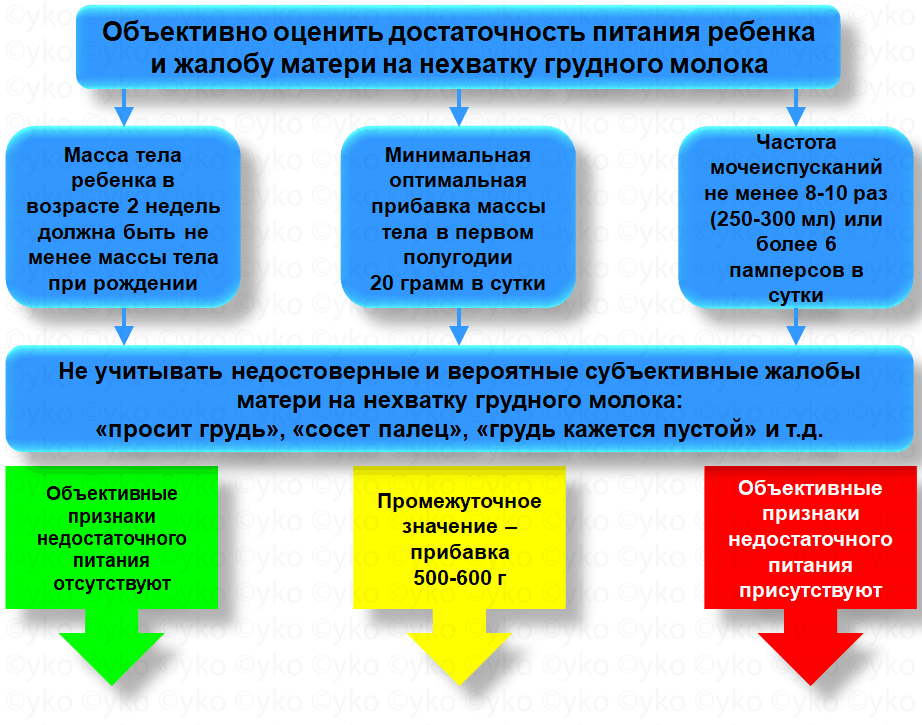
ШАГ 2. Определение сложности проблемы Основываясь на объективной оценке достаточности питания, можно выделить три группы детей Зеленая Желтая Красная Действия
Желтая группа. В этой группе у ребенка могут быть функциональные нарушения (срыгивания могут снижают прибавки, короткая уздечка мешает прикладыванию), могут быть ошибки прикладывания к груди (посмотреть) и редкие кормления (необходимо помнить, что в первые месяцы ребенок днем должен прикладываться к груди каждые 1,5-2 часа днем и 3-5 часов ночью). Необходимо напомнить маме, что, если ребенок первых месяцев жизни долго спит, его нужно обязательно будить на кормление; необходимы ночные кормления; маме следует разнообразно питаться. Плюс – вопросы по ситуации.
Красная группа. Эта группа требует особого внимания. Детей с низкими прибавками в обязательном порядке должен осмотреть врач. Если прибавка 200 г и меньше за месяц необходима госпитализация. Если прибавка 200-500 г за месяц и врач исключил серьезные заболевания, возможно наблюдение амбулаторно, но при постоянном контроле врача. Однако, чаще эти дети должны быть также госпитализированы. В этой группе переход к ШАГу 3.
ШАГ 3. Определение тактики Первая. Ребенок прибавил за месяц 200-500 г (дефицит веса менее 10%) У всех детей необходимо исключить заболевания. Если есть заболевание, ребенок должен начать получать лечение. Параллельно необходимо определить ошибки в организации грудного вскармливания, попытаться их исправить и активно стимулировать лактацию. Дети с прибавкой за месяц 200-500 г в течение 2-5 дней на фоне активной стимуляции лактации могут получать дополнительно только сцеженное молоко. Детям с прибавкой за месяц 200 г и менее или с потерей веса необходимо сразу ввести в рацион докорм адаптированной смесью (докорма только сцеженным молоком при таком дефиците будет недостаточно) в объеме 50 мл/кг/сутки за 6-8 раз (K. Wambach, J. Riordan). Объем докорма может быть несколько больше 50 мл/кг/сутки – необходимо ориентироваться на тяжесть состояния ребенка и на то, чтобы было удобно разводить смесь. Например, если по расчету нужно 160 мл, то удобнее дать 180 мл. Смесь дается строго (!) по часам. Желательно ночью (например, с 24 до 06 часов) кормить только грудью. Дополнительно можно и нужно давать сцеженное молоко, по мере увеличение которого часть смеси может быть заменено этим молоком. Подробнее у меня смотрите вот здесь.
Технические вопросы докорма и листы контроля можно посмотреть здесь. Введя докорм сцеженным молоком или смесью, необходимо контролировать прибавки. Это могут быть ежедневные утренние взвешивания или 1 раз в 2-3 дня. Предпочтительнее первый вариант. Через 3-5 дней оцениваем – есть у ребенка за эти дни средняя прибавка 20-30 г и более в сутки? Если ДА, то оставляем докорм грудным молоком или смесью и только контролируем ситуацию. Если НЕТ, то детями, получающим сцеженное молоко, необходимо ввести докорм смесью в объеме 50 мл/кг/сутки (и далее снова контроль прибавок и т.д.). Для детей с возраста 4 месяцев в качестве альтернативы можно ввести не докорма смесью, а прикорм кашей. Вторая имеет более высокую калорийность и в меньшей степени вытесняет грудное молоко, чем смесь. Данный вариант решается индивидуально. Вновь необходим контроль прибавок в течение 3-5 дней...и т.д.по кругу...пока ребенок не начнет прибавлять не менее 20-30 г в сутки. Из практического применения этого алгоритма в течение последних 10 лет я сделал следующие выводы:
Исправление ошибок. – неправильное прикладывание и ошибки в технике кормления грудью. Эти ошибки необходимо исправлять буквально сразу. Иногда этого достаточно, чтобы ребенок начал прибавлять – редкие (иногда всего 4-6 раз в сутки) прикладывания в течение первых 1-3 месяцев. Избежать эту ошибку позволяет хотя бы минимальное знание физиологии лактации. Ребенок первых двух-трех месяцев должен прикладываться к груди не реже, чем через 1,5-2 часа днем и через 3-5 часов ночью. Не нужно, конечно, доходить до абсурда и кормить ребенка каждые 15 минут – ребенок не может за такое время проголодаться в принципе. Абсолютной выдумкой является периодические всё еще появляющиеся рекомендации по ограничению частоты прикладываний или времени нахождения у груди из-за того, что «молоку нужно дать время перевариться у ребенка в желудке», «молоко в груди должно накопиться к следующему кормлению», «при частых кормления ребенок будет срыгивать» и т.д.. Не нужно. Грудное молоко достаточно быстро проходит в кишечник. «Накапливать» в груди молоко не нужно – это приведет к подавлению лактации. При редких кормлениях (каждые 3 или 4 часа, например) наоборот возрастает риск срыгиваний, так как за одно кормление ребенок старается высосать больше молока. При частых кормления фактически получается дробной питание мелкими порциями – это всегда способствует уменьшению срыгиваний. Эту ошибку исправить просто – маме необходимо начать чаще прикладывать ребенка к груди (хоть весь день ребенок может «висеть» на груди в период восстановления лактации). Для более активной стимуляции совершенно спокойно можно каждое кормление давать обе груди. Главное – частое прикладывание для стимуляции мамы. Про «переднее и заднее молоко» особо волноваться не стоит – при частых кормлениях с обеих сторон состав молока будет равномерно одинаковым – ограничение времени нахождения ребенка у груди («нииизяяя более 10-15 минут»). Откровенная выдумка. Ребенок может сосать активно 5-10-20 минут....но потом мама и ребенок сами определяют, сколько сохранять контакт друг с другом. – короткая уздечка. Может мешать прикладыванию. Педиатр/стоматолог в помощь. Если уздечка языка короткая, её необходимо подрезать. Чем раньше будет подрезана уздечка, тем меньше вероятности проблем с прикладыванием – агрессивное лечение у ребенка всевозможных дисбактриозов, лактазных недостаточностей и пр. сказочных болезней. Необоснованное лечение есть зло. Напрямую на лактацию это не влияет, но ребенку мешает прибавлять в весе. Здесь правило простое: есть диагноз (!) у ребенка (диагноз от слова болезнь) – есть лечение, нет диагноза (!) у ребенка (=нет болезни) - нет лечения. Не нужно лечить всевозможные клебсиеллы и стафилококки – они не болеют; не нужно лечить «белые» комочки в кале у здорового ребенка – это вовсе не болезнь и т.д. – всевозможные бредовые (иначе это просто не назвать) диеты для кормящих мам. С этим злом бороться очень тяжко. Регулярно на прием приходят голодные кормящие мамы на жесточайших диетах, теряющие в весе до 10-15 кг за очень короткое время. Просто нельзя так издеваться над кормящими женщинами. Кормящая грудью женщина должна получать все продукты и блюда, которые она получала всю жизнь, к которым она привыкла. Исключаются только откровенно вредные продукты и блюда – «химия», красители, алкоголь, непереносимые женщиной продукты и т.п.
Стимуляция лактации Действия
Чем докармливать? По приоритету 1. Сцеженное молоко самой матери в любых его вариантах – нативное (от лат. nativus — врожденный), охлажденное, замороженное 2. Донорское молоко – в этом случае молоко должно быть получено от обследованных доноров. В РФ маловероятен такой вариант докорма в рутинной практике 3. Смеси с частичным (смеси ГА и серии Комфорт) или полным гидролизом белка (высоко гидролизованные). Эти смеси более безопасны для ребенка, чем стандартные за счет особой обработки белка. Первые – направлены на стимуляцию развития переносимости белка коровьего молока (этот эффект будет только в том случае, если ребенку ни разу еще не давали смесь). Они обычно назначаются в качестве докорма, если у ребенка нет значимых заболеваний и большой потери веса. Вторые – расщепленный белок более безопасен для ЖКТ ребенка, чем белок из стандартных смесей. Их лучше назначать при большом дефиците веса или значимых заболеваний у ребенка. Особенностями обеих вариантов смесей являются специфические запах и вкус, лучшее, чем у стандартных, усвоение, большая безопасность 4. Смеси аминокислотные. Эти смеси наиболее безопасные в отношение аллергии и повреждающего действия на кишечник ребенка, поскольку в них полностью отсутствует белок коровьего молока 5. Стандартные адаптированные смеси. Эти смеси желательно оставить на крайний случай – высок риск аллергических реакций, негативного влияния на ЖКТ ребенка. Так же увеличивается вероятность перехода на искусственное вскармливание.
Что делать, если на смеси не удается достичь прибавок? Для детей от 4 месяцев можно в питание ввести прикорм кашей (именно кашей, а не овощами), так как у каши гораздо выше энергетическая плотность по сравнению с любой смесью.
Как докармливать?
Что дальше? | |
| Просмотров: 18407 | | |